
Introduction
部署紹介のご案内
リハビリテーション部


「健和会を利用する患者さんおよびその家族に対して常に能力と技術を磨き続け、関係部署との連携を取りながら個々の生活に応じた質の高いリハビリテーションサービスを提供する」を理念とし入院・外来・通所リハで利用者さんのリハビリテーションサービスを提供しています。
先端的なアプローチを取り入れた各種リハビリテーション
- DRIVE
- 複数の筋をハンドスイッチにより好きなタイミングで電気刺激し、筋肉の収縮を強化・サポートし運動学習を促進。
- IVES
- 筋肉の収縮に応じて電流が流れて収縮を強化・サポートし運動学習を促進。
- ジェントルスティム
- 痛みの少ない干渉波刺激を神経に与えることで、嚥下反射や咳反射の改善が期待できます。
- エスパージ
- 痛みを改善するTENS、損傷部位の治癒の促進MCR、筋収縮を促すEMSの3つのモードで症状に応じた治療が可能。
- HAL
- 装着者の皮膚に貼ったセンサーで「生体電位信号」を検出し、関節運動を誘発・制御(アシスト)する装置。意思に従った動作を実現します。
- 自動車運転再開支援
- 自動車運転再開の評価の1つとして自動車運転シュミレーターを用いています。
- 各種装具療法
- 残存機能に応じて装具を選択し早期から歩行の改善に努めています。
- POPO
- 電動リフト式歩行器・装具を活用し早期起立・早期歩行自立を目指します。
しっかり安心の退院支援
- 家事や余暇の継続に向けた支援
- 入院前の状態から変化がある場合、患者様の意向に応じて、入院時と退院時に家庭訪問を積極的に実施して、困る動作や環境の把握・訓練への取り入れやアドバイスを実施します。
- 退院後は家で困っていることが無いかフォローアップも実施しています!
- 退院後は、外来でのリハビリ、通所リハ、訪問リハ(併設の診療所から)でリハビリの継続が出来ます。
心臓リハビリテーションプログラム(例)
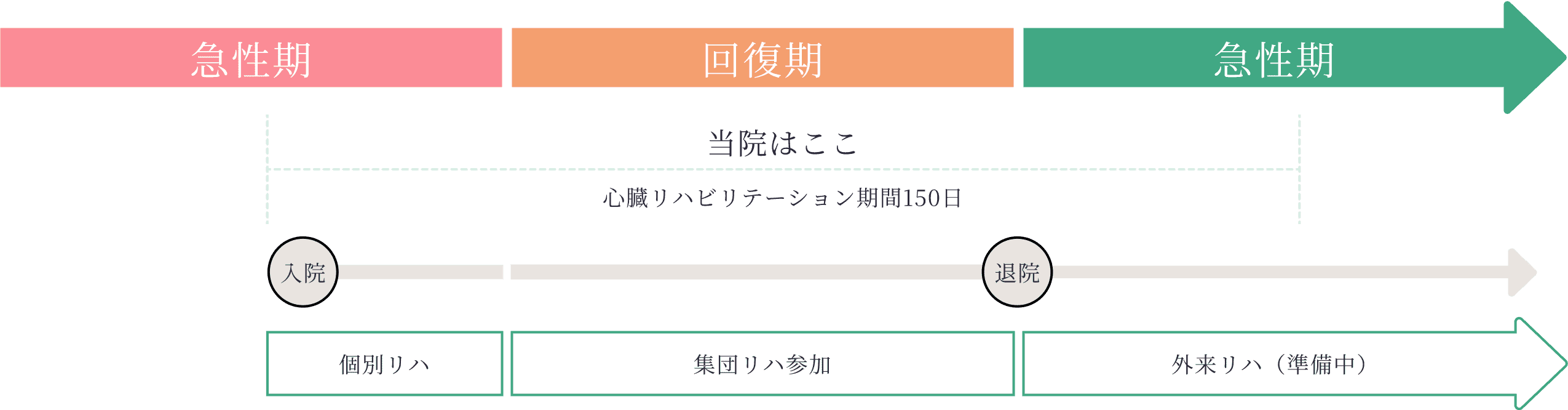
心臓リハビリテーションとは
心臓リハビリテーションは、心臓病の患者さんが体力を回復し自信を取り戻し、快適な家庭生活や社会に復帰するとともに、再発や再入院を防止することを目指して行う総合的な活動プログラムです。心疾患を持った患者さん一人一人に合わせた運動や生活指導を通して、体力回復と社会復帰、そして再発防止を目標としています。
集団訓練風景


対象疾患
- 心筋梗塞
- 狭心症
- 開心術後
- 慢性心不全
- 大血管疾患(大動脈解離、解離性大動脈瘤、大血管術後)
- 末梢動脈閉塞性疾患
- 経カテーテル大動脈弁植え込み術(TAVI)後
看護部


大手町病院に隣接し、急性期病院の後方病院として地域のリハビリテーションと慢性期医療を担っており、療養環境も充実しています。また、患者さんが安心して在宅へ戻る架け橋になれるよう多職種の連携を重視しています。
看護部は、季節の行事に取り組み療養生活を充実させながら「思いやりのこころを持ち、患者さん中心の看護・介護」を目指しています。
薬剤科

薬剤科では、注射薬・内服薬調剤、入院してきた患者さんの持ってきた薬(持参薬)の確認、入院中のお薬の使用履歴の管理、病棟での入院患者さんへの服薬指導、などを行なっています。
同じお薬でも、患者さんそれぞれで必要となる用量・用法は違います。注射薬・内服薬調剤では医師の処方箋のもと、検査データや過去の服用歴、各種医薬品情報をもとに患者さん一人一人に適した処方内容かどうかを薬剤師が確認しています。また、お薬などの禁忌・アレルギー情報や、状況入院中に服用したお薬や中止したお薬の履歴も薬剤科ですべて記録・管理することで、患者さんが安心・安全にお薬を服用することができるよう努めています。
他にも、お薬の飲み間違いや飲み忘れを防ぐためにも、原則すべての入院患者さんのお薬を一包化調剤とし、服用日や用法の印字も行っています。
各病棟担当の薬剤師による服薬指導も行っています。
当病院は慢性期病院の為、急性期病院から長期にわたってお薬を飲んでいる方がほどんどです。長期にわたってお薬を服用する中で何かお薬による副作用等問題となるようなことが起こっていないか、また急性期から慢性期、退院後・在宅とお薬の服用が続いていく中で、現在の患者さんの状況にあわせて今のお薬の中で何か整理すべきものはないか、などを服薬指導時に確認しています。また、NSTや認知症ケアなど、各種ラウンドやカンファなどにおいても、お薬そのものや服用方法の変更提案などを通じて、入院中患者さんにより良い医療を提供できるよう、退院後も問題なくお薬の服用を続けることができるよう努めています。
栄養科

食事
「安全・安心で衛生的なバランスのよい食事作り」「食事満足度の向上」を目指して、献立内容や調理方法の改善、盛付けの工夫など日々取り組んでいます。
管理栄養士・調理師による病棟訪問や、年2回嗜好調査を行い、患者さんの意見を反映するように努めています。
また、患者サービスとして、選択メニュー(朝食・夕食)を実施し、毎月1回、旬の食材を使用した季節の料理や手作りお菓子を提供しています。(※特別メニュー料金はいただいておりません。)
食事の種類
- 一般食
- 特別な食事療法を必要としない栄養バランスの良い食事で、「日本人の食事摂取基準/厚生労働省」に基づいて構成しています。
- 特別治療食
- 疾病治療の手段の基本となり、主に栄養素別にコントロールが必要な食事、あるいは各疾病の治療ガイドラインに沿った食事です。
食事時間
朝食8時
昼食12時
夕食18時
よりおいしく召し上がっていただけるように温冷配膳車を使用しています。
栄養管理
病院食は治療の一環であり、食を通して栄養面から治療をサポートします。入院患者さん一人ひとりの年齢や体格、病態に合った内容(栄養量・食事形態など)を提案し、医師の指示のもと、栄養管理を行います。
また、医師・看護師・薬剤師・管理栄養士・理学療法士・言語聴覚士・作業療法士など多職種と連携したチームでの栄養管理(栄養評価・栄養サポート)を行い、栄養状態の維持・改善に努めています。
栄養食事指導
医師の指示のもと、治療効果を高めるために特別な栄養管理が必要な方へ管理栄養士による栄養食事指導を実施しています。
- 個別指導(入院時/退院時)
- 集団栄養教室
検査科
当院の検査室には臨床検査技師が常勤しています。内視鏡検査補助・心電図・24時間心電図ホルター・エコー検査・肺機能検査の直接患者さんと接して行う検査と患者さんから採取させていただいた血液検査が中心となっています。至急対応も可能となっており、各検査結果を主治医に迅速に報告することで患者さんの治療をサポートしています。
また厚生労働省に感染の発生状況を報告し、院内感染対策の推進と改善対策に協力しています。医療安全にも積極的に参加し、患者様や御家族が安心して療養生活が送れますように努めてまいります。
医療相談・地域連携

医療相談・地域連携科は受診・入院相談の窓口として、病院・診療所・介護保険事業所・患者さん・ご家族から相談をお受けします。また地域の医療機関・介護保険事業所との情報交換を日常的に行い、地域連携の推進を行います。
病気になると、いろいろな心配事(精神的・経済的)が起こることがあります。患者さんやご家族が抱える様々な心配事を医療ソーシャルワーカーが一緒に考え、社会保障制度などを活用して問題解決の援助を行います。
こんな時にご相談ください。
- 医療費や生活費などについて心配がある。
- 退院後の生活や社会復帰に不安がる。
- 地域の施設や病院についての情報が欲しい。
- 困っていることがあるが、どこに相談をしていいかわからない。
医師
米田 浩
脳神経外科・内科・
リハビリテーション科
- ・ 日本脳神経外科学会 専門医 指導医
- ・ 日本脳卒中学会 専門医 指導医
- ・ 日本頭痛学会 専門医 指導医
京山 一徳
内科・リハビリテーション科
- ・ 日本救急医学会 専門医
- ・ プライマリケア連合学会 認定医
三宅 昌
内科・リハビリテーション科
日髙 典子
内科・リハビリテーション科
- ・ 日本呼吸器学会 専門医
- ・ 日本内科学会 認定内科医
- ・ 日本内科学会 総合内科専門医
小畑 勝義
内科
- ・ 日本麻酔科学会 標榜医 専門医 指導医
- ・ 日本区域麻酔学会 認定医 指導医
- ・ 日本ペインクリニック学会 専門医
川口 務
脳神経外科・
リハビリテーション科
- ・ 日本頭痛学会 専門医
松山 晋平
内科・リハビリテーション科
- ・ 日本外科学会 外科専門医
八木 みなみ
内科・リハビリテーション科
- ・ 日本消化器病学会 消化器病専門医
- ・ 日本肝臓学会 肝臓専門医
- ・ 日本内科医学会 認定内科医
三宅 恵
内科・リハビリテーション科
- ・ 日本呼吸器学会 専門医
- ・ 日本内科学会 認定内科医
- ・ 日本内科学会 総合内科専門医
奥 史佳
リハビリテーション科
- ・ 日本リハビリテーション医学会 認定臨床医 専門医 指導医
上田 薫
リハビリテーション科
- ・ 日本リハビリテーション医学会 認定臨床医 専門医 指導医
柳 茂樹
内科・心臓血管外科
- ・ 日本外科学会 外科専門医
-
・
三学会構成心臓血管外科専門医認定機構 修練指導者
(日本胸部外科学会・日本心臓血管外科学会・日本血管外科学会) - ・ 日本心臓リハビリテーション学会 指導士
